Spis treści
- Wzrost agresji wobec pracowników ochrony zdrowia: alarmujące statystyki
- Kryzys zaufania do lekarzy i jego wpływ na eskalację przemocy
- Leczenie agresji i wsparcie psychologiczne dla medyków po traumatycznych incydentach
Wzrost agresji wobec pracowników ochrony zdrowia: alarmujące statystyki
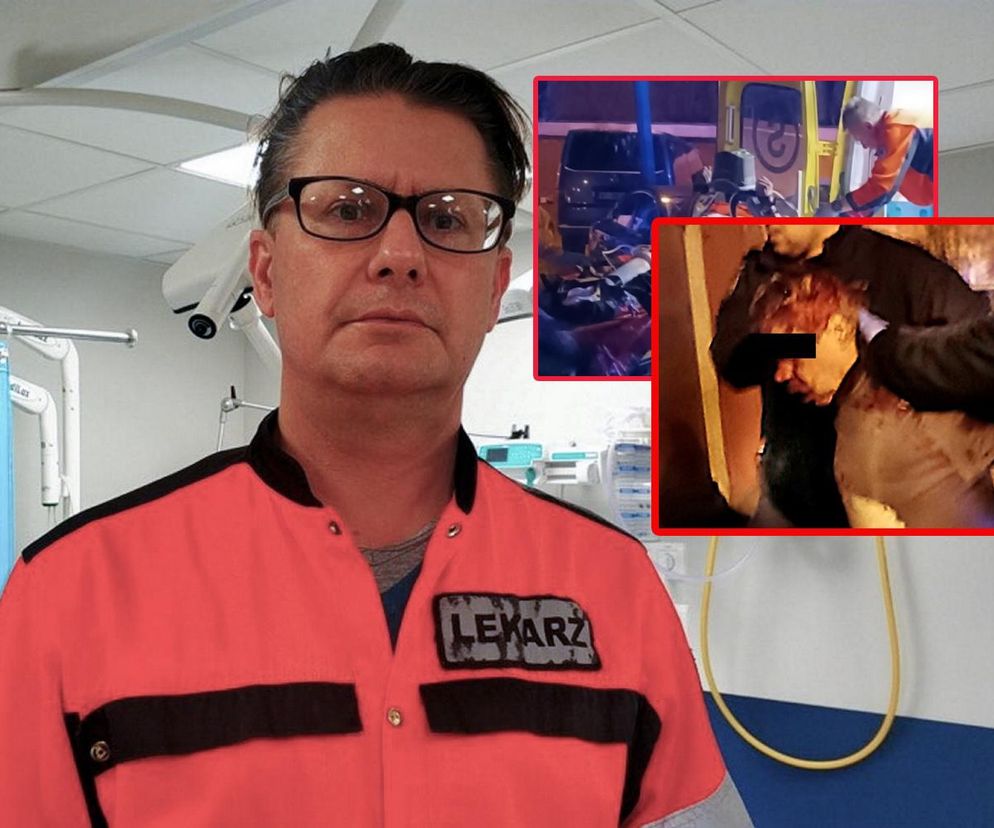
Pod koniec marca 2025 roku w Dębicy ratownicy medyczni odpowiedzieli na zgłoszenie dotyczące osoby prawdopodobnie chorej psychicznie. Już na klatce schodowej słychać było krzyki. Jeden z ratowników został zaatakowany przez młodego mężczyznę, który chwycił go za szyję i zaczął dusić. Dzięki szybkiej reakcji drugiego członka zespołu udało się przerwać atak. Poszkodowany ratownik trafił do szpitala, a obu udzielona zostanie pomoc psychologiczna.
To tylko jeden z dramatycznych przypadków z ostatnich miesięcy. W styczniu w Siedlcach 59-letni mężczyzna podczas interwencji zaatakował ratowników dwoma nożami. Jeden z nich zginął, drugi został ranny. W lutym w Zielonej Górze 29-latek będący pod wpływem alkoholu i narkotyków bił i kopał ratownika na Szpitalnym Oddziale Ratunkowym. Najtragiczniejsze zdarzenie miało miejsce jednak 29 kwietnia w Krakowie, gdzie doszło do zabójstwa jednego lekarza. Zaatakował go pacjent, który nie był zadowolony z efektów leczenia.
Eksperci alarmują, że to już nie są jednostkowe incydenty, a symptomy głębszego kryzysu.
− Dostępne dane i badania faktycznie wskazują na wzrost agresji wobec pracowników ochrony zdrowia w Polsce. [...] Zjawisko to ma charakter powszechny i podlega tendencji wzrostowej − mówi dr Mateusz Grzesiak, psycholog i wykładowca Akademii WSB.
Statystyki są alarmujące: aż 73 proc. pracowników ochrony zdrowia doświadczyło agresji, a niemal połowa miała do czynienia z przemocą fizyczną. W samym 2024 roku ratownicy medyczni wzywali pomoc z powodu agresji pacjentów ponad 3000 razy. Średnio ponad 8 razy dziennie w Polsce dochodziło do sytuacji, w których ratownik czuł się na tyle zagrożony, że potrzebował interwencji z zewnątrz.
− Mamy do czynienia z wielowymiarowym kryzysem psychospołecznym. Wzrasta poziom frustracji społecznej wynikającej z przeciążenia systemu zdrowia, braku zaufania do instytucji, a także z nierozpoznanych i nieprzepracowanych emocji u pacjentów − dodaje psycholog.
Kryzys zaufania do lekarzy i jego wpływ na eskalację przemocy
Według badań Ipsos z 2022 roku Polska znajduje się na końcu listy krajów pod względem zaufania do lekarzy – tylko 39 proc. Polaków deklaruje wobec nich zaufanie, co ma ogromne znaczenie w eskalacji konfliktów. Jak zauważa Grzesiak, brak zaufania to efekt wielu czynników:
− Zaufanie do autorytetów, w tym zawodów medycznych, zostało podważone – przez dezinformację, medialną polaryzację, brak edukacji zdrowotnej i nieskuteczność komunikacji systemu z pacjentem − twierdzi.
Dramatyczne wydarzenia, jak atak w Krakowie, gdzie pacjent zabił lekarza, są szczególnie wstrząsające, ale – jak zauważa psycholog – mają wspólne podłoże: − To nie jest racjonalna odpowiedź na niezadowolenie z leczenia – to regres do archaicznych mechanizmów przetrwania: walka zamiast rozmowy, atak zamiast refleksji.
Leczenie agresji i wsparcie psychologiczne dla medyków po traumatycznych incydentach
Czy agresywne osoby powinny być leczone? Zdaniem Grzesiaka – zdecydowanie tak. − Agresja to nie „cecha charakteru”, ale objaw niezaspokojonych potrzeb, braku umiejętności emocjonalnych i często zaburzeń psychicznych. Leczenie powinno obejmować diagnozę źródłowych przyczyn: czy to lęk, wstyd, frustracja czy poczucie krzywdy.
Kluczowe znaczenie ma wsparcie dla medyków po traumatycznych zdarzeniach. Pierwsze godziny mogą zadecydować o ich dalszym zdrowiu psychicznym i zdolności do powrotu do pracy.
− Najskuteczniejsze są interwencje kryzysowe w ciągu pierwszych 72 godzin, a następnie terapia oparta na podejściu poznawczo-behawioralnym (CBT), EMDR lub terapia schematów – w zależności od objawów − zaznacza Grzesiak.
Długotrwałe skutki przemocy wobec pracowników medycznych to nie tylko lęk, ale również wypalenie zawodowe i PTSD. − Najczęstsze mechanizmy to racjonalizacja („nic się nie stało”), wyparcie („nie chcę o tym mówić”), odcięcie emocjonalne („to nie dotyczy mnie”) oraz przerzucenie (np. na innych pacjentów). Gdy te mechanizmy utrwalają się bez równoległej pracy psychologicznej, mogą prowadzić do chronicznego stresu, obniżenia empatii, wypalenia zawodowego, a w cięższych przypadkach – do PTSD − podsumowuje.
− Społeczeństwo może wspierać ich, okazując szacunek, ucząc dzieci, czym jest zawód lekarza, przeciwdziałając dezinformacji i reagując na przemoc wobec nich. Milczenie jest przyzwoleniem – wsparcie to także głos sprzeciwu wobec agresji − dodaje.










![Memy na Dzień Matki 2025. Twoja mama padnie ze śmiechu, jak to zobaczy! [GALERIA MEMÓW]](https://cdn.galleries.smcloud.net/t/galleries/gf-mGKS-aZqV-bTj6_memy-z-mama-w-roli-glownej-300x250.jpg)
![Życzenia na DZIEŃ MATKI 2025. Wyjątkowe i wzruszające rymowanki z okazji święta mam! [26.05.2025]](https://cdn.galleries.smcloud.net/t/galleries/gf-Dnx8-4pRB-eoNw_zyczenia-na-dzien-matki-2025-wyjatkowe-i-wzruszajace-rymowanki-z-okazji-swieta-mam-26-05-2025-300x250.jpg)


![Lukas Podolski wyjaśnił, dlaczego podpisał nowy kontrakt w Górniku. A co z kupnem klubu? [ROZMOWA SE]](https://cdn.galleries.smcloud.net/t/galleries/gf-ft8K-iQhG-XpnY_lukas-podolski-300x250.jpg)




