Niewydolność serca może mieć różne przyczyny: wady zastawek, kardiomiopatie, choroba niedokrwienna (w tym zawał). Ryzyko jej rozwoju zwiększa także podeszły wiek, niekontrolowane nadciśnienie tętnicze, cukrzyca typu 2, otyłość. Jest wiele osób, które nie są świadome choroby lub nie wiedzą, że znajdują się w grupie wysokiego ryzyka. Dlatego w ramach kampanii społeczno-edukacyjnej „Za głosem serca” warto przypomnieć, na jakie objawy należy zwrócić uwagę i jakie badania diagnostyczne wykonać, gdy podejrzewamy, że problem może nas dotyczyć.
Objawy niewydolności serca
Niewydolność serca daje niejednolite objawy, które często są bagatelizowane lub mylone z innymi chorobami. Mogą to być:
- duszność – to najbardziej charakterystyczny objaw choroby. Wraz z rozwojem niewydolności objaw ten może się nasilać. We wczesnym etapie choroby uczucie braku powietrza zwykle pojawia się po intensywnym wysiłku np. szybkim marszu, joggingu. Z czasem może zacząć się pojawiać przy sprzątaniu, kąpieli czy gotowaniu. Zaawansowanej postaci choroby może towarzyszyć tzw. duszność spoczynkowa. Wówczas chory ma zadyszkę nawet bez podejmowania jakiegokolwiek wysiłku czy aktywności ruchowej, także w pozycji leżącej;
- chroniczne zmęczenie i osłabienie – czasem nawet przy braku duszności pojawia się pogorszenie tolerancji wysiłku. Pacjenci odczuwają zmęczenie nawet przy wykonywaniu codziennych czynności, które wcześniej nie stanowiły dla nich żadnego wyzwania. To skutek niedotlenienia m.in. mięśni zwłaszcza ud, grzbietu, pośladków i klatki piersiowej, które nie pracują wydajnie;
- obrzęki – pojawiają się głównie w kończynach dolnych. To symetryczne, ciastowate wybrzuszenia, które po naciśnięciu palcem pozostawiają charakterystyczny dołek. Zgodnie z działaniem grawitacji, są zlokalizowane w najniżej położonych partiach ciała m.in. w okolicy kostek i stóp, a u osób leżących – w części lędźwiowo-grzbietowej. U przeważającej liczby pacjentów początkowo obrzęki występują wokół kostek, a następnie pojawiają się coraz wyżej m.in. w obszarze podudzi, ud, a nawet w okolicy moczowo-płciowej;
- szybkie lub nieregularne bicie serca – czyli kołatanie serca to sposób organizmu na nadrobienie ograniczonej zdolności do przepompowania krwi. Serce przyspiesza swój rytm, aby jak najwięcej jej przetłoczyć do tkanek. Niewydolność serca zwiększa podatność na arytmię, która też bardzo często przyczynia się do kołatania;
- powiększenie obwodu brzucha – wynika z gromadzenia się płynu w obrębie jamy brzusznej. Jeśli w ostatnim czasie nie wprowadzaliśmy zmian w diecie, bądźmy czujni.
To może być kolejny objaw niewydolności serca, zwłaszcza jeśli towarzyszą mu nudności, biegunka, brak apetytu lub żółtaczka (skutek zastoju krwi w wątrobie),
- częstsze wizyty w toalecie nocą – potrzeba częstego wstawania w nocy, by oddać mocz, określana jest mianem nykturii. Zwłaszcza u mężczyzn w starszym wieku, z łagodnym rozrostem prostaty, na początku ten objaw może wydawać się niegroźny. Jeśli jednak towarzyszą mu pozostałe symptomy, warto opowiedzieć o tym lekarzowi;
Objawy niewydolności serca mogą rozwijać się powoli, przez co nie wzbudzają naszych podejrzeń. Warto zachować czujność. Niewydolność serca często pozostaje nierozpoznana przez długi czas, a szkody w organizmie postępują i są nieodwracalne.
Rola lekarza pierwszego kontaktu
Regularne kontrole są wskazane, szczególnie w przypadku osób z grup ryzyka: z nadciśnieniem, cukrzycą, chorobami wieńcowymi. W razie jakichkolwiek podejrzeń, zaobserwowanych zmian w funkcjonowaniu organizmu i samopoczuciu, warto zgłosić się do lekarza pierwszego kontaktu. Jego rola jest tu kluczowa, ponieważ to on w pierwszej kolejności identyfikuje objawy. Lekarz rodzinny podczas szczegółowego wywiadu może nas zapytać m.in. o okoliczności i częstotliwość nasilania się duszności, kołatania serca i innych dolegliwości. Możemy też zostać zapytani o to, czy w rodzinie pojawiały się przypadki zachorowań na niewydolność serca, czy przebyliśmy zawał serca lub leczenie onkologiczne, jakie są wyniki naszego ciśnienia tętniczego lub czy miewamy zawroty głowy. Jeśli lekarz zidentyfikuje pierwsze sygnały niewydolności, może skierować nas na dalszą diagnostykę.
Kluczowe badania diagnostyczne
Oprócz szczegółowego wywiadu lekarskiego i osłuchania przez lekarza serca oraz płuc pacjenta, w kierunku diagnostyki niewydolności serca wykonuje się następujące badania:
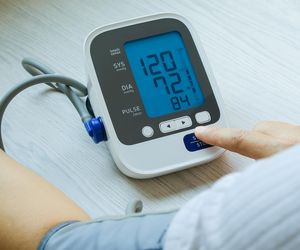
- elektrokardiografia (EKG): podstawowe badanie, które pozwala wykryć nieprawidłowości w pracy serca. Jest ono bezbolesne i nieinwazyjne, polega na przyczepieniu do ciała leżącego pacjenta 10 elektrod-klipsów (6 na klatce piersiowej, 2 na nadgarstkach i 2 na kostkach nóg). Pacjent powinien leżeć nieruchomo przez ok. 5 minut, w tym czasie aparat EKG dokonuje pomiaru elektrycznej czynności serca;
- echokardiografia (Echo serca): najważniejsze badanie obrazowe, które ocenia strukturę i funkcję serca, w tym siłę skurczu i przepływ krwi. Podczas badania echokardiograficznego przezklatkowego (TTE) do brzegu mostka pacjenta, w okolicy serca, przystawia się głowicę aparatu, który do pomiaru wykorzystuje fale dźwiękowe wysokiej częstotliwości (ultradźwięki). Fale po dobiciu się od serca wracają do sondy z przetwornikiem, a następnie są przekształcane w widoczne na monitorze obrazy serca w ruchu;
- testy wysiłkowe: polegają na ocenie wydolności serca podczas wysiłku fizycznego. W celu przeprowadzenia próby wysiłkowej wykorzystuje się rower stacjonarny lub bieżnię, które umożliwiają stopniowe zwiększanie obciążenia i ocenę zaburzenia dopływu krwi do serca, ogólnej wytrzymałości na wysiłek czy występowanie zaburzeń rytmu serca;
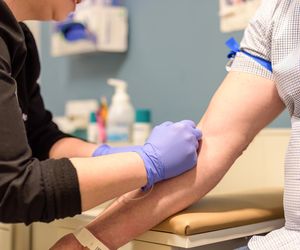
- badania krwi: w pobranej od pacjenta próbce krwi można oznaczyć m.in. poziom biomarkerów, takich jak NT-proBNP (czyli pomiar poziomu natriuretycznych peptydów mózgowych), które są podwyższone w niewydolności serca;
- rezonans magnetyczny serca (MRI): to zaawansowane badanie obrazowe, które pozwala na szczegółową ocenę struktury serca. Badanie jest bezbolesne, zwykle trwa od 30 do 60 minut. Wykorzystuje pole elektromagnetyczne bezpieczne dla pacjenta, który leży na stole, w „okręgu” aparatu, niekiedy jest proszony o krótkotrwałe wstrzymanie oddechu.
Współczesna medycyna oferuje także nowoczesne metody diagnostyczne, w tym tomografię komputerową serca, czyli obrazowanie pozwalające na dokładne obejrzenie struktur mięśnia sercowego, echokardiografię 3D, która pozwala uzyskać trójwymiarowy obraz serca, co pozwala lekarzom jeszcze precyzyjniej ocenić stan i funkcjonowanie serca, a także testy laboratoryjne jak choćby oznaczenie stężenia troponiny we krwi (to białko odpowiadające za siłę i szybkość skurczu mięśnia serowego). Badanie to pozwala potwierdzić lub wykluczyć zawał. Innym przykładem zaawansowanej techniki obrazowania jest ultrasonografia wewnątrzwieńcowa, polegająca na wprowadzeniu do tętnic wieńcowych cewnika zakończonego miniaturową głowicą USG, co pozwala uzyskać obraz wnętrza naczyń krwionośnych. Ponadto w dobie elektrokardiografii mobilnej – dziś pacjenci mogą monitorować stan swojego serca dzięki przenośnemu urządzeniu EKG, które mają przy sobie cały czas.
Jak rozpoznać choroby współistniejące
Warto wspomnieć też o badaniach pomocnych w rozpoznaniu chorób współistniejących, które mogą przyczyniać się do rozwoju niewydolności serca, jak m.in.:
- miażdżyca – scyntygrafia perfuzyjna serca (badanie obrazowe, wykonywane użyciem substancji promieniotwórczej, która przepływając wraz z krwią przez serce gromadzi się w miejscach zaburzonego przepływu krwi czy niekurczącego się mięśnia) oraz angiografia naczyń wieńcowych (koronarografia, czyli badanie wykorzystujące środek kontrastowy podawany do tętnic zaopatrujących serce w krew i obrazowanie rentgenowskie. Jest ono wykonywane w przypadku miażdżycy, pozwala ocenić drożność tętnic i zastosowanie odpowiedniego leczenia w przypadku ich zwężenia),
- cukrzyca – badania laboratoryjne, które pozwalają wykryć cukrzycę lub stan przedcukrzycowy to m.in. oznaczenie stężenia glukozy w osoczu (badanie krwi) i moczu, a także doustny test tolerancji glukozy (OGTT) czy oznaczenie hemoglobiny glikowanej HbA1c,
- choroby nerek – w takim przypadku warto wykonać badanie ogólne moczu wraz z osadem, oznaczenie poziomu kreatyniny we krwi (z wyliczanym współczynnikiem filtracji nerkowej — GFR, który określa stopień zaawansowania choroby), USG nerek.
Wczesna diagnoza ratuje życie
Pamiętajmy o tym, że odpowiednio wczesne wykrycie choroby ma olbrzymie znaczenie dla jej skutecznego leczenia, wydłużenia i poprawy jakości życia. Szybko wdrożone leczenie z kolei może spowolnić postęp niewydolności serca i zapobiec komplikacjom jak udar mózgu, czy zawał serca. Dlatego tak ważne są kampanie zwiększające świadomość społeczeństwa na temat niewydolności serca. Jedną z nich jest kampania „Za Głosem Serca” (www.zaglosemserca.com). Ponadto spotkania edukacyjne oraz działania podejmowane przez organizacje pacjentów ułatwiają dostęp do wiedzy, co przyczynia się do wcześniejszej diagnozy i leczenia.
Poznaj „Historię Pana Jana”
W ramach kampanii „Za głosem serca” we współpracy z Warszawskim Uniwersytetem Medycznym zorganizowany został konkurs dla studentów. Zadanie polegało na opracowaniu scenariusza filmu edukacyjnego na temat niewydolności serca. Autorzy trzech najlepszych scenariuszy otrzymali nagrody pieniężne oraz możliwość realizacji filmów edukacyjnych przy wsparciu profesjonalnej ekipy filmowej. Konkurs ten jest doskonałym przykładem połączenia wiedzy, zaangażowania, pasji i potrzeby edukowania na temat zdrowia.
Jeden z filmów edukacyjnych zrealizowanych na podstawie nagrodzonego w konkursie scenariusza Pauliny Lewandowskiej, zatytułowany „Diagnoza Niewydolności Serca - Historia Pana Jana”
Materiał powstał w ramach współpracy z kampanią www.zaglosemserca.com







![Mallorca – Barcelona RELACJA NA ŻYWO: Zaskakująca decyzja Flicka! Barca bez Lewego i Szczęsnego [WYNIKI, SKŁADY]](https://cdn.galleries.smcloud.net/t/galleries/gf-o7Kc-xdJ1-1Ais_robert-lewandowski-300x250.jpg)